Lumboischialgie: Symptome, Ursachen, Behandlung und Dauer
Wer einmal den stechenden Schmerz im unteren Rücken gespürt hat, der bis ins Bein zieht, kennt die Dringlichkeit: Eine Lumboischialgie macht den Alltag zur Geduldsprobe. Hinter dem Fachbegriff verbirgt sich ein lumbosakrales Wurzelreizsyndrom – eine Kombination aus Rückenschmerz und Ischiasbeschwerden, die bei einem Bandscheibenvorfall oder einer Nervenreizung entsteht. Dieser Leitfaden erklärt, was wirklich hilft, und stützt sich dabei auf aktuelle medizinische Leitlinien.
Definition: Lumbosakrales Wurzelreizsyndrom mit Schmerzen in Lendenwirbelsäule und Beinen ·
Typische Ausstrahlung: In ein Bein, seltener beide ·
Häufigste Ursache: Nervenreizung durch Bandscheibenvorfall
Kurzüberblick
- Schmerzen strahlen typischerweise vom Rücken bis ins Bein aus (DocCheck Flexikon)
- Konservative Therapie ist die primäre Behandlungsform (Liebscher & Bracht)
- Bettruhe und Schonhaltung werden ausdrücklich nicht empfohlen (Liebscher & Bracht)
- Exakte Dauer variiert individuell stark – eine pauschale Prognose ist schwierig
- Ursache ohne bildgebende Diagnostik nicht sicher zu bestimmen
- Bei 50 % der Betroffenen klingen die Beschwerden innerhalb von 6 Wochen ab (Meine Gesundheit)
- Operation nur bei Therapieresistenz oder neurologischen Ausfällen (Meine Gesundheit)
Die folgende Tabelle fasst die wichtigsten medizinischen Merkmale und deren klinische Bedeutung zusammen.
| Merkmal | Details |
|---|---|
| Medizinischer Begriff | Lumbosakrales Wurzelreizsyndrom |
| Hauptsymptom | Schmerzen Lendenwirbelsäule in Ischiasbahnen |
| Häufigste Ursache | Reizung des Ischiasnervs |
| Diagnostik | MRT bei Verdacht auf Bandscheibenvorfall |
Was ist Lumboischialgie?
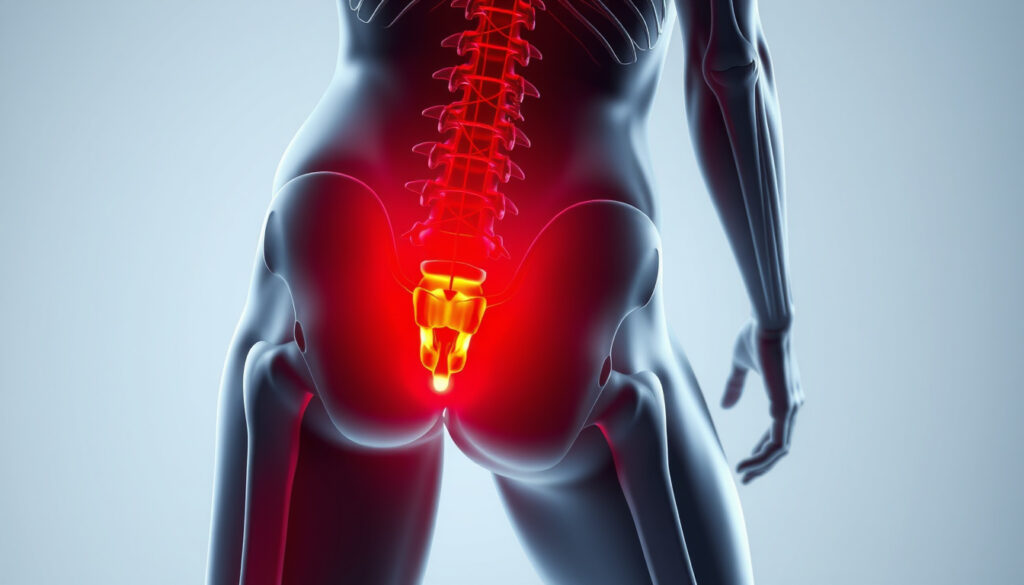
Lumboischialgie beschreibt ein lumbosakrales Wurzelreizsyndrom, bei dem Schmerzen im unteren Rücken auftreten, die entlang des Ischiasnervs in ein Bein ausstrahlen – selten auch in beide Beine. Der Begriff vereint zwei Beschwerdebilder: die Lumbago (lokaler Rückenschmerz) und den Ischias (Nervenschmerz). Laut der medizinischen Fachliteratur entsteht die Reizung typischerweise durch einen Bandscheibenvorfall, der auf die Spinalnervenwurzel drückt.
Die Deutsche Gesellschaft für Neurologie hat eine Leitlinie zur lumbalen Radikulopathie veröffentlicht, die Diagnostik und Therapie standardisiert. Anders als reine Rückenschmerzen (Lumbalgie) zeichnet sich die Lumboischialgie durch die charakteristische Ausstrahlung in die untere Extremität aus. Der betroffene Nerv ist der Ischiasnerv (Nervus ischiadicus), der längste und stärkste Nerv des menschlichen Körpers.
Unterschied zu Lumbago und Ischias
Während eine reine Lumbago auf den unteren Rücken beschränkt bleibt, verbindet die Lumboischialgie beide Beschwerdebilder. Ein isolierter Ischias ohne Rückenschmerz ist ebenfalls möglich, unterscheidet sich jedoch von der Kombination. Diese Differenzierung ist wichtig für die Wahl der richtigen Behandlung, da die Ursachen unterschiedlich sein können.
“Von Bettruhe und Schonhaltung oder Stufenlagerung ist eher abzuraten.”
— Liebscher & Bracht, Schmerzlexikon Lumboischialgie
Eine korrekte Unterscheidung zwischen einfachen Rückenschmerzen und einer Nervenbeteiligung entscheidet über die Therapieintensität: Bei reinem Rückenschmerz helfen oft konservative Maßnahmen, bei Nervenreizung kann eine schnellere bildgebende Diagnostik notwendig sein.
Welche Symptome treten bei Lumboischialgie auf?
Das Leitsymptom ist ein einseitiger, gürtelförmiger Schmerz, der von der Lendenwirbelsäule über das Gesäß bis in den hinteren Oberschenkel und weiter bis zur Wade oder zum Fuß verläuft. Der Schmerz wird oft als stechend, elektrisierend oder brennend beschrieben. Er verstärkt sich typischerweise bei bestimmten Bewegungen wie Vorbeugen, Husten oder Niesen.
Ausstrahlungsschmerzen
Die Schmerzausstrahlung folgt dem Verlauf des Ischiasnervs. Betroffene berichten häufig über Taubheitsgefühle, Kribbeln (Parästhesien) oder Muskelschwäche im betroffenen Bein. In schweren Fällen kann es zu einer Abschwächung der Muskulatur kommen, etwa des Fußhebers, was sich in einem hängenden Fuß äußert.
Die Schmerzintensität kann von mild bis lähmend variieren. Viele Betroffene nehmen eine Schonhaltung ein, die den Schmerz kurzfristig lindert, langfristig aber die Beschwerden verschlechtern kann. Das DocCheck Flexikon empfiehlt, solche Schonhaltungen bewusst zu vermeiden.
Begleitsymptome
Neben den Schmerzen treten häufig zusätzliche Beschwerden auf: Muskelverspannungen im unteren Rücken, eingeschränkte Beweglichkeit (beim Vorwärtsbeugen oder Drehen), nächtliche Schmerzen, die den Schlaf stören, sowie psychische Belastung durch die chronische Schmerzsituation.
Bei Alarmzeichen wie Blasen- oder Darmentleerungsstörungen, Taubheit im Genitalbereich oder fortschreitender Beinschwäche muss sofort ein Arzt aufgesucht werden – diese Symptome können auf ein Cauda-Syndrom hinweisen, das eine sofortige Operation erfordert.
“Bei Alarmzeichen wie Blasen- oder Darmentleerungsstörungen, Taubheit im Genitalbereich oder fortschreitender Beinschwäche muss sofort ein Arzt aufgesucht werden.”
— DocCheck Flexikon, Medizinische Enzyklopädie
Eine Selbstdiagnose reicht nicht aus: Wenn die genannten Alarmzeichen auftreten, ist der Gang in die Notaufnahme unumgänglich, um bleibende Nervenschäden zu verhindern.
Was ist die häufigste Ursache für Lumboischialgie?
Der Bandscheibenvorfall gilt als häufigste Ursache einer Lumboischialgie. Dabei tritt der weiche Kern einer Bandscheibe durch einen Riss in der äußeren Hülle (Anulus fibrosus) aus und drückt auf die Spinalnervenwurzel. Besonders häufig betroffen ist der Bereich zwischen dem 4. und 5. Lendenwirbel (L4/L5) sowie zwischen dem 5. Lendenwirbel und dem 1. Sakralwirbel (L5/S1).
Die DGOU-Leitlinie (Stand: August 2024) beschreibt verschiedene Ursachen für das Wurzelreizsyndrom. Neben Bandscheibenvorfällen können auch Spinalkanalstenosen, Wirbelgleiten, Tumore oder Infektionen die Symptome auslösen. Auch entzündliche Prozesse wie Spondylodiszitis kommen als Ursache infrage, erfordern aber eine spezifische Therapie mit Antibiotika oder Virostatika.
Bandscheibenvorfall
Ein Bandscheibenvorfall entsteht häufig durch Kombination aus Alter, genetischer Veranlagung und mechanischer Belastung. Das Heben schwerer Lasten, langes Sitzen mit lordotischer Haltung oder abrupte Drehbewegungen können den Vorfall auslösen. Die Deutsche Gesellschaft für Orthopädie und Unfallchirurgie hat hierzu eine spezifische Leitlinie (Version: 28.06.2021) veröffentlicht, die konservative und operative Strategien beschreibt.
Andere Reizungen
Nicht jeder Ischiasschmerz basiert auf einem Bandscheibenvorfall. Auch Facettengelenksarthrose (Spondylarthrose), Piriformis-Syndrom oder muskuläre Verspannungen können ähnliche Beschwerden verursachen. Eine genaue Diagnostik mit Bildgebung (MRT) ist daher sinnvoll, wenn die Schmerzen länger als 4–6 Wochen anhalten oder neurologische Ausfälle auftreten.
Eine Eigenbehandlung ohne ärztliche Abklärung birgt Risiken: Was als einfacher Rückenschmerz beginnt, kann bei Nervenbeteiligung ohne rechtzeitige Therapie zu dauerhaften Schäden führen.
Wie behandelt man eine Lumboischialgie?
Die Therapie folgt einem Stufenmodell, das von konservativen Maßnahmen bis zur Operation reicht. Die DGOU-Leitlinie betont: In über 90 % der Fälle ist eine konservative Behandlung erfolgreich. Bettruhe wird ausdrücklich nicht empfohlen – im Gegenteil: frühzeitige Aktivierung fördert die Heilung.
Konservative Therapie
Die konservative Therapie bildet das Fundament der Behandlung. Sie umfasst mehrere Säulen:
- Medikamentöse Therapie: NSAIDs (nichtsteroidale Antirheumatika) wie Ibuprofen oder Diclofenac lindern Schmerzen und Entzündung. Bei starken Schmerzen kommen auch Muskelrelaxantien zum Einsatz. Neuropathische Schmerzen können durch Pregabalin oder Gabapentin adressiert werden.
- Physiotherapie: Gezielte Übungen zur Kräftigung der Rumpfmuskulatur, Mobilisation der Wirbelsäule und Dehnung verkürzter Strukturen. Die DGOU-Leitlinie bestätigt, dass postoperative Physiotherapie den funktionellen Zustand verbessert.
- Manuelle Therapie: Bei hypomobiler Dysfunktion (eingeschränkte Gelenkbeweglichkeit) kann die Manuelle Therapie helfen, die Beweglichkeit zu verbessern.
- Akupunktur und Wärmetherapie: Ergänzende Methoden zur Schmerzlinderung.
Liebscher & Bracht empfehlen ein spezifisches Übungsprogramm mit 6 Trainingstagen pro Woche und mindestens einer Übungseinheit täglich, wobei jede Übung 2–2,5 Minuten dauern sollte. Das Programm zielt darauf ab, die Alarmschmerz-Reaktionen der Engpass-Depots zu stoppen und die natürliche Beweglichkeit wiederherzustellen.
Wann Operation?
Eine Operation kommt nur bei klaren Indikationen infrage:
- Therapieresistenz nach 6–12 Wochen konservativer Behandlung
- Neurologische Ausfälle (Paresen), die sich verschlechtern
- Cauda-Syndrom (Notfall)
- Bandscheibenvorfall mit schwerer Nervenkompression
Die häufigsten Operationsmethoden sind die Nukleotomie (Entfernung des ausgetretenen Bandscheibenmaterials) und seltener eine Versteifungsoperation. Wichtig: Laut DGOU-Leitlinie sind Operationen bei chronischen Rückenschmerzen weniger effektiv als bei akuten Nervenausfällen – ein weiterer Grund, frühzeitig konservativ zu behandeln.
Physiotherapie und Medikamente reichen in den meisten Fällen aus: Eine Operation ist nur bei eindeutigen neurologischen Defiziten oder nach 6–12 Wochen erfolgloser konservativer Therapie angezeigt. Für weitere Informationen zu diesem Thema, einschließlich Kawasaki-Krankheit Symptome Ursachen Behandlung, sollten Sie die aktuellen Leitlinien konsultieren.
Übungen bei Lumboischialgie: So geht’s richtig
Gezielte Übungen sind ein zentraler Baustein der Lumboischialgie-Behandlung. Sie stärken die stabilisierende Muskulatur, verbessern die Beweglichkeit und helfen, einer Chronifizierung vorzubeugen. Die Leitlinien empfehlen schmerzadaptierte körperliche Aktivität als höchste Priorität.
Phase 1: Aufwärmen
Vor dem eigentlichen Training sollte ein leichtes Aufwärmen erfolgen. Feela empfiehlt 5–10 Minuten leichtes Gehen, um die Muskulatur zu aktivieren und auf die folgenden Übungen vorzubereiten.
Phase 2: Mobilisation
Das Beinwippen ist eine einfache Mobilisationsübung: Legen Sie sich auf den Rücken, winkeln Sie beide Beine an, und wippen Sie abwechselnd mit den Unterschenkeln. Dies mobilisiert die untere Wirbelsäule und löst Verspannungen.
Phase 3: Kräftigung – Bird-Dog
Der Bird-Dog ist eine effektive Kräftigungsübung für die gesamte Rumpfmuskulatur:
- Starten Sie im Vierfüßlerstand mit geradem Rücken
- Strecken Sie gleichzeitig das rechte Bein und den linken Arm nach hinten aus
- Halten Sie die Position 5 Sekunden, bevor Sie die Seite wechseln
- Wiederholen Sie 10–15 Wiederholungen pro Seite
Diese Übung kräftigt die tiefe Rückenmuskulatur und die Bauchmuskeln, was die Wirbelsäule stabilisiert.
Die phasespezifische Progression von Aufwärmen über Mobilisation bis zur Kräftigung folgt dem Prinzip der schrittweisen Belastungssteigerung, wie ihn auch die DGOU-Leitlinie für spezifischen Kreuzschmerz empfiehlt.
Phase 4: Motivation und Regelmäßigkeit
Feela betont, dass realistische Ziele und feste Trainingszeiten entscheidend für den langfristigen Erfolg sind. Es ist normal, dass anfangs eine Erstverschlimmerung auftritt – halten Sie durch, pausieren Sie jedoch bei anhaltender Verschlechterung und konsultieren Sie einen Therapeuten.
Planen Sie Ihre Übungen wie einen Arzttermin: Feste Uhrzeiten erhöhen die Wahrscheinlichkeit, dass Sie dabeibleiben. Nutzen Sie das Liebscher & Bracht-Protokoll mit 6 Tagen pro Woche und mindestens 1× täglich.
Wie lange dauert eine Lumboischialgie?
Die Dauer einer Lumboischialgie ist individuell unterschiedlich und hängt von der Ursache, dem Schweregrad und der gewählten Therapie ab. Medizinische Leitlinien unterscheiden drei Phasen: die Akutphase, die Subakutphase und die chronische Phase.
Heilungsdauer nach Phasen
Die Akutphase dauert 0–3 Wochen. In dieser Zeit stehen Schmerzlinderung und der Erhalt der Beweglichkeit im Vordergrund. Konservative Therapie mit Analgetika und Muskelrelaxantien unterstützt die Genesung, wobei Bettruhe ausdrücklich vermieden werden sollte.
Die Subakutphase erstreckt sich von Woche 4 bis Woche 12. Hier ergänzen Rehabilitationsmaßnahmen wie intensive Physiotherapie und manual therapy das Behandlungsprogramm. Das Ziel ist die schrittweise Rückkehr zur normalen Aktivität.
Ab einer Dauer von über 12 Wochen spricht man von einer chronischen Lumboischialgie. Hier kommen multidisziplinäre Schmerzprogramme zum Einsatz, die physikalische, psychologische und medikamentöse Therapien kombinieren. Die DGOU-Leitlinie weist darauf hin, dass Operationen in diesem Stadium weniger effektiv sind.
Krankschreibung
Die Dauer der Krankschreibung hängt von der beruflichen Tätigkeit ab. Büroarbeiter können oft nach wenigen Tagen wieder arbeiten, während körperlich schwer arbeitende Menschen mehrere Wochen ausfallen können. Die DGOU-Leitlinie empfiehlt, eine frühzeitige Rückkehr zum Alltag anzustreben und Schonhaltungen zu vermeiden.
Die Prognose ist günstig: Laut Meine Gesundheit klingen 50 % der Fälle innerhalb von 6 Wochen ab, wenn aktiv gegen die Beschwerden vorgegangen wird. Aktive Bewegung und gezielte Physiotherapie verbessern die Heilungschancen deutlich im Vergleich zu passivem Abwarten.
“Die wichtigste Handlungsmaxime ist die Verhinderung einer Chronifizierung.”
— CME-Kurs, Zusammenfassung medizinischer Leitlinien
Akutphase (0–3 Wochen): Schmerzmanagement und Mobilisation. Subakutphase (4–12 Wochen): Intensive Rehabilitation. Chronisch (>12 Wochen): Multidisziplinäre Behandlung mit Fokus auf Chronifizierungsvermeidung.
Was wahrscheinlich hilft
- Frühzeitige Aktivierung statt Bettruhe
- Regelmäßige Physiotherapie-Übungen
- Schmerzadaptierte körperliche Aktivität
- Medikamentöse Therapie in der Akutphase
Was eher schadet
- Längere Bettruhe und Schonhaltung
- Unkontrolliertes Heben schwerer Lasten
- Verzögerte Therapie bei neurologischen Ausfällen
- Unterschätzung von Alarmzeichen (Cauda-Syndrom)
Verwandte Beiträge: Lungenembolie Symptome, Ursachen, Behandlung
feela.de, netdoktor.de, shaktimat.de, youtube.com, register.awmf.org, register.awmf.org, aok.de, register.awmf.org
Häufig gestellte Fragen
Wie bekomme ich am schnellsten den Schmerz beim Ischiasnerv weg?
In der Akutphase helfen NSAIDs wie Ibuprofen oder Diclofenac zur Schmerzlinderung und Entzündungshemmung. Zusätzlich können Wärmeanwendungen und eine schmerzadaptive Lagerung Linderung bringen. Wichtig: Vermeiden Sie längeres Liegen, da dies die Beschwerden verschlechtern kann. Spätestens nach 48–72 Stunden sollten Sie mit gezielten Übungen beginnen.
Welche Schlafposition ist bei Lumboischialgie am besten?
Die optimale Position hängt von der individuellen Beschwerdesymptomatik ab. Viele Betroffene finden Linderung in der Seitenlage mit einem Kissen zwischen den Knien, um die Hüftrotation zu reduzieren. Die Rückenlage mit leicht angewinkelten Knien (z.B. durch ein Kissen unter den Oberschenkeln) kann den Druck auf die Lendenwirbelsäule verringern. Experimentieren Sie mit verschiedenen Positionen, um die für Sie angenehmste zu finden.
Wie lange braucht ein Nerv, um sich bei einem Bandscheibenvorfall zu erholen?
Die Nervenregeneration ist ein langsamer Prozess: Reine Entzündungsreaktionen bilden sich oft innerhalb von Tagen bis Wochen zurück, während strukturelle Schäden Monate dauern können. Die Leitlinien unterscheiden nach Phasen: Akutphase (0–3 Wochen), Subakutphase (4–12 Wochen). Bei unveränderter Kompression kann die Regeneration jedoch ausbleiben, was eine OP-Indikation darstellen kann.
Wie erkenne ich, ob ich einen Bandscheibenvorfall oder einen eingeklemmten Nerv habe?
Beide Zustände verursachen ähnliche Symptome (Ausstrahlungsschmerzen, Kribbeln, Taubheit). Ein Bandscheibenvorfall ist durch bildgebende Verfahren (MRT) sicher nachzuweisen, während ein eingeklemmter Nerv auch durch muskuläre Verspannungen oder Facettengelenksreizungen entstehen kann. Bei anhaltenden Beschwerden über 4–6 Wochen oder neurologischen Ausfällen sollte ein MRT erfolgen, um die Ursache sicher zu klären.
Ist eine Lumbalgie ein Bandscheibenvorfall?
Nein, nicht jede Lumbalgie (Rückenschmerz) ist ein Bandscheibenvorfall. Lumbalgie bezeichnet unspezifische Rückenschmerzen ohne Nervenausfall, während ein Bandscheibenvorfall eine spezifische Ursache mit Nervenkompression darstellt. Die Lumboischialgie ist eine Lumbalgie mit zusätzlicher Nervenbeteiligung. Die Unterscheidung ist wichtig für die Therapie: Unspezifische Rückenschmerzen sprechen oft auf allgemeine Maßnahmen an, während Bandscheibenvorfälle gezielter behandelt werden müssen.
Wann ist ein MRT bei Lumboischialgie nötig?
Ein MRT ist indiziert bei: neurologischen Ausfällen (Paresen, Taubheit), Beschwerden, die länger als 4–6 Wochen anhalten, Verdacht auf spezifische Ursache (Tumor, Infektion), geplanter Operation, und unklarem klinischem Bild. netDoktor empfiehlt die Bildgebung bei langanhaltenden oder schweren Symptomen. Ein CT kann bei Kontraindikationen gegen MRT eine Alternative sein.
Welche Übungen helfen bei Lumboischialgie?
Effektive Übungen umfassen: Mobilisation durch Beinwippen, Kräftigung durch Bird-Dog (Vierfüßlerstand mit gleichzeitiger Arm- und Beinstreckung), Dehnung der ischiokruralen Muskulatur, und stabilisierende Übungen für die tiefe Rumpfmuskulatur. Feela empfiehlt ein tägliches Aufwärmprogramm mit 5–10 Minuten Gehen, gefolgt von 2–2,5 Minuten pro Übung, 6 Tage pro Woche. Starten Sie vorsichtig und steigern Sie die Intensität schrittweise.
Quellen
- DGOU-Leitlinie Spezifischer Kreuzschmerz (AWMF, 2024-08) – Offizielle deutsche Leitlinie zu Diagnostik und Therapie
- Deutsche Gesellschaft für Orthopädie – Leitlinie zur konservativen, operativen und rehabilitativen Versorgung bei Bandscheibenvorfall und Radikulopathie
- DocCheck Flexikon – Medizinische Enzyklopädie mit Definition und Therapieempfehlungen
- netDoktor – Symptome, Behandlungsstufen und Operationsindikationen
- CME-Kurs – Zusammenfassung der Leitlinien mit Phasen der Akut-, Subakut- und Chronischen Phase
- Liebscher & Bracht – Spezifische Übungsprogramme und Schmerzmanagement
- Meine Gesundheit – Prognosedaten und Schmerzmanagement-Empfehlungen
- Feela – Detaillierte Übungsbeschreibungen und Motivationstipps
- AWMF – Zentrale Leitlinienübersicht